手術編の最後になりますが、結局私の選択した手術は「顕微鏡下による前方椎間孔拡大術」という手術になりました。これは、以前ブログにも書きましたが、偶然この手術をした方のブログを発見し、そのとき予定していた手術をキャンセルして選択した手術だったのです。主治医先生には闘病記をブログに書きますよと伝えて退院したので、先生の病院のHPをリンクしても良いだろうから、詳しいことは下のリンクからご覧ください。私がこの手術を選択した理由は一言でいうと、レーザーを除く執刀手術のなかで一番手術そのもののダメージが小さいと判断したからです。これは主治医先生もそう書いておられます。私にはよくわかりませんが、脳神経外科は前方からが多く、整形外科は後方からするのが多いと仰っておられました。ただ、先生にも質問しましたが、なぜ後方からの椎間孔拡大術の方がメジャーなんですか?という問いに対して、後方からだとメスを入れていく際に危ないもの(動脈や神経束など)がないからだそうで、その代わり筋肉組織が後方からだとあるため、手術で筋肉組織を切ったりとか骨からはがすことをするせいで後遺症が残るリスクはあるとお答えになりました。あと術後の回復が神経根症そのものよりも後頭部痛で悩まされるかもしれないとも仰っておられました。私もなんとなく
そう感じていたので、最終的に前方椎間孔拡大術なるものを選択したのです。
私は、主治医先生からリベートは貰っていませんが(笑)、頸椎症性神経根症なら、この「前方椎間孔拡大術」をお薦めします。本当に低侵襲な手術なので、体力のある人なら日帰りも可能でしょうね。そのくらい術後のダメージが小さいと思います。あと、頭で理解しないと私は手術を受けられないと書きましたが、後方椎間孔拡大術だと、直接的に骨棘を切除せずに、場所は知りませんが、神経根の後ろの壁?をはずして、間接的に神経根への除圧を行うそうで、骨棘はそのままだそうです。でも前方からだと、直接骨棘を切除するので、効果が大きくでるそうです。まあ、私は素人なので詳しいことは以下
のHPをご覧ください。メリットもリスクも書いてあります。
最後に余談ですが、この主治医先生に退院前夜に手術DVDの上映会をしてもらった際に、少し世間話をさせてもらったのですが、「何で脳神経外科なんて選んだんですか?」とかお聞きした際に、医者と言えば手術を伴う仕事で、子どものころに読んだブラックジャックに憧れていて、、、と仰っておられました。そんな雰囲気を醸し出しておられますので、受診した際にはそう言ってあげてください。テンションあげて良い結果を出してくれますよ(笑)。本当に良い先生です。少なくとも私には合っていました。私も仕事が公認会計士なので、同じようなことが言えますが、専門家たるもの顧客からの相談等、直面する事象に対して常に鳥瞰できるくらいの経験と注意深さと自信を持っていないといけませんが、だからといって上から目線では駄目で、常に患者(クライアント)目線でないといけないと思っています。この先生は、そういう意味でそれを兼ね備えてらっしゃると私は思います。ちょっとブラックジャック風に格好はつけておられるように見えますけどね(笑)。先生、見ていたらごめんなさい(笑)。
7月 2013のアーカイブ
頸椎症性神経根症(総括編③)「手術法について 前方除圧固定術&後方椎間孔拡大術編」
最初の手術は某総合病院で行う予定であった「後方椎間孔拡大術」というものであった。最終的にはこの方法も選択しなかったのであるが、頸椎専門の整形外科では、おそらくオーソドックスな方法がこの「前方除圧固定術」と「後方椎間孔拡大術」ではないだろうか。あくまで素人による私見とご容赦いただきたいが、この2つの手術法の説明をしていただき、比較的ダメージの小さいほうは「後方椎間孔拡大術」ではないかと理解したので、こちらの方法でお願いしますと言いたいところ、当時の主治医からも「後方椎間孔拡大術で十分効果があると思います。」と仰っていただいた。ということで、5月末に
この方法で手術することが決定したのである。この手術の前に「頸椎硬膜外持続カテーテル」を実施したことについては記載を省略します(過去ブログをご覧ください)。
「十分効果がある?」という言い回しが気になっていた。京都の某クリニックの頸椎専門医も同様のことを仰っていたが、「前方除圧固定術」の方が効果はあるそうで、効果の優劣としては「前方除圧固定術」の方が上なのかもしれない。これは本当の話なのであるが、何度説明を聞いても、この「前方除圧固定術」の手術法、もっと言うとその手術の効果が理解できなかった(笑)。何やら、患部の椎骨なるものを切除し、代わりに自分の腸骨なるものをチタン製のケージの中にいれて椎骨を固定する云々という説明であったと思う。そんなことをしたら頸が回らなくなるのではないか?とか、随分大掛かりな手術だなあ、これは相当、手術後リハビリに時間を要するのではないか?など疑問というか恐怖心が起きるも、最後まで頭の中で理解できないので、こんな手術は受けたくないと考えていた。結局、当時の主治医からも「後方椎間孔拡大術」でいきましょう。ということだったので、ほっとしたのは言うまでもない。ただ、結果として、この専門医も選択しなかったのは、手術を控えた、ひとつ前の外来診察日に、どのような手術を行うかという説明が全くなかったからである。結構、慎重な性格なので、「後方椎間孔拡大術」なるものもいったいどんな手術なのか説明があっても良いが、なんの説明もなかったので、この最後の外来から手術までの3週間、ものすごい不安感がストレスとなっていたのを今でも覚えている。ただ、今から考えると、それほどオーソドックスな方法なので、説明は要らないだろうという医師の判断があったかもしれない。しかし、最終的に手術をお願いした主治医から「後方椎間孔拡大術は顕微鏡下ですか、それとも内視鏡ですか?」と聞かれたときに、そう言えばどっちだろう、それさえも聞かされていなかった、あるいは患者に伝える必要がないと判断されたのかもしれないが、手術の詳細も知らないで切り刻まれるのかと考えると、一瞬にしてその病院で手術するのが嫌になってしまった
のである。
頸椎症性神経根症(総括編②)「手術法について PLDD編」
理不尽な話だと思うが、患者は手術法を選択できるわけではない。がしかし、医師(ないし病院)を選ぶということで間接的には選択できるし、私はそういう意思決定をして、現在に至っている。今回からは、最終的に選択した手術法に至る過程を述べていきたいと思う。
今年の1月中旬に、C6-C7の神経根症がひどくなってきたので、HPでどのような外科的処置があるのかを検索する毎日が始まったのであるが、まず最初に目に飛び込んできたのは「PLDD」という手術法であった。ご承知のことと思いますが、PLDDは低侵襲で日帰りという謳い文句であったため、私の選択肢にまず入ってきた。PLDDを専門に行っているクリニックや大学病院など計5件くらいに問い合わせたが、大学病院は主に腰椎ヘルニアに適用しているところが大半であったこと、開業クリニックは50万円~100万円くらいと高額な医療費であったため(もちろん自由診療)、頸椎適用で、かつ30万円くらいまでと検索していると京都市内の開業クリニックで該当したため、1月末にその先生に診てもらったのが本当の最初の診断であった。この先生、「診断の結果、あなたの症状にPLDDは効果がない。」とばっさりであった。「え?」と思ったが、PLDDは突出した軟骨の核をレーザーで照射してヘルニアの外へと向かう圧力を下げることで間接的に小さくするというもので、歴の長いヘルニアや骨棘などには効果がないという説明であった。今から考えれば、この先生は良心的であったと振り返る。なぜなら、知識のない私にとりあえず施術しても分からなかったのではないかと思うからである。「それでは?」という私の問いに、「あなたの場合は、ヘルニアないし骨棘もかなり大きいから、前方除圧固定術ないし後方椎間孔拡大術が適用されるべきでしょう。」とお答えになった。「分かりました。検討してみます。」とだけ伝え、この病院を後にした。その後、この病院には行っていない。なぜなら、頸椎専門の有名な先生ではあったが、個人開業のクリニックで手術や入院をするのはホスピタリティが低いと本能的に判断したからであった。また、私自身その手術法がどんなものであるか、頭で理解するまでは絶対に意思決定できないタイプであったからでもある。PLDDについては、私は以下のHPを参考に情報収集をした。参考にされたし。
頸椎症性神経根症(総括編①)「術前と術後の画像比較」
今回から何回かにわたって、私の闘病記を総括していきたいと思います。もちろん、まだ症状は残っているわけで、闘病記は完全に終わったわけではありませんが、とりあえず西洋医学による外科的な処置はすべてやり尽くしたと思っております。「不幸にも後悔する事態となっても、やらないで後悔するより、やって後悔したほうが少しまし。」が私の生活信条でございまして、まずは、この6カ月で意思決定したことに対する悔いは全くありませんことを申し添えておきます。また、このようなブログで自分の闘病記を記録しようと思ったのは、私と同じような症状で思い悩んでいる方々に少しでも参考になったらという思いからです。私の闘病記がそのような方々の参考になってくれればと思っております。
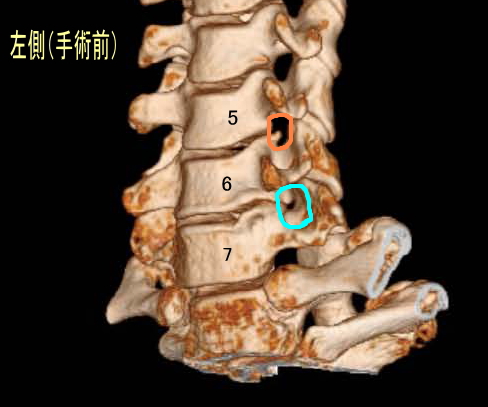
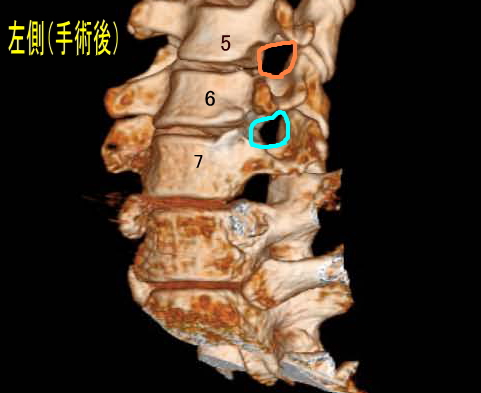
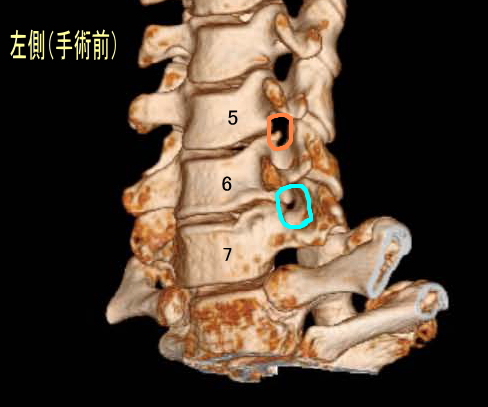
下に3D-CTによる術前と術後の写真を掲載しました。術前のC6-C7(水色箇所)にほとんど隙間のないことが窺えるかと思います。これに対して術後のC6-C7は綺麗に隙間ができ、神経根症が根治したことが窺える画像となっております。実際、自覚症状としてもC6-C7の症状は全くなくなりました。
次に術前のC5-C6(オレンジ色)ですが、ちょっとだけ骨棘が出ているのがわかりますでしょうか?これが、私がついでに切除しておいてと言った箇所なんですが、術後のC5-C6ではこの部分もなくなっているのが窺えます。ただ、不幸にも現在残っている症状は、この骨棘が災いしているのかどうかは不明となってしまいました。というのも、1回目の手術の姿勢からC5-C6間に椎間板ヘルニアが発生したことを主治医から伝えられたからです。1回目から2回目の手術のインターバルはわずか2週間くらいの間だったので、このヘルニア(軟骨突出)だけが原因ではないかも知れませんが、とりあえず現在も残る症状はC5-C6ということになりました。
神経根症の診断の難しさを主治医は常に口にされていましたが、高位診断と画像診断のコラボレーションは医師の経験にも左右されますが、患者側の表現力も重要のようです。「痺れている」「腫れている」「麻痺している」は微妙に使い分けないといけないし、特にどの部分がどうすればどのような症状になるかを面倒くさがらずに多彩なボキャブラリーで表現することの重要性を感じたこの6カ月でした。